Maladies auto-immunes : pour une prise en charge intégrative (nutrition, mode de vie, santé fonctionnelle) avec le Dr Wahls et le protole AIP
Découvrez comment la santé fonctionnelle, la micronutrition, le protocole AIP et l'approche du Dr Wahls offrent une vision globale pour prendre en charge les personnes qui souffrent de maladies auto-immunes.
ARTICLES NUTRITION
Pauline Maillard
11/21/20256 min read
Contexte mondial
Un enjeu de santé publique majeur
Les maladies auto-immunes touchent aujourd'hui des millions de personnes dans le monde. Elles apparaissent lorsque le système immunitaire, censé protéger l'organisme, se met à attaquer ses propres tissus. Elles représentent un véritable enjeu de santé publique.
4 à 5%
Population mondiale
Les estimations les plus récentes montrent qu'elles concernent 4 à 5 % de la population mondiale, soit plusieurs centaines de millions de personnes (Hayter & Cook, 2012 ; Abend et al., 2025).
4,6 %
Prévalence aux États-Unis
Une étude portant sur plus de 15 millions de patients a identifié une prévalence d'environ 4,6 % des maladies auto-immunes diagnostiquées entre 2011 et 2022 (Abend et al., 2025).
Une augmentation progressive depuis plusieurs décennies
Les données de cohorte confirment une augmentation progressive de l'auto-immunité depuis plusieurs décennies :
hausse marquée des anticorps antinucléaires (marqueurs d'auto-réactivité) (Miller, 2022),
progression continue de l'incidence de nombreuses maladies auto-immunes (Song et al., 2024 ; Zheng et al., 2024).
Autrement dit : de plus en plus de personnes présentent une auto-réactivité immunitaire, parfois même avant que la maladie ne soit déclarée.
Quelques noms de maladies auto-immunes :
Connectivites mixtes et indifférenciées (MCTD et UCTD)
Dermatomyosites et polymyosites.
Lupus érythémateux systémique et lupus
Diabète de type 1,
Sclérose en plaques,
Polyarthrite rhumatoïde,
Spondylarthrite ankylosante,
Hashimoto,
Psoriasis,
Vitiligo,
Maladie de Crohn,
Syndrome de Guillain-Barrécutané,
Maladie d'Erdheim-Chester,
Maladie de Biermer,
Maladie de Buerger,
Maladie de Still,
Polychondrite atrophiante,
...
Les 3 conditions qui favorisent l'apparition des maladies auto-immunes
Les recherches actuelles montrent que trois conditions principales doivent être réunies (Hayter & Cook, 2012 ; Lerner et al., 2015) :
01
Une prédisposition génétique
Certains gènes – notamment HLA-DQ ou HLA-DR – augmentent la susceptibilité.
02
Des facteurs environnementaux qui modifient le "terrain"
hyperperméabilité intestinale (leaky gut),
stress oxydatif,
glycation,
alimentation ultra-transformée,
déséquilibre du microbiote,
toxiques environnementaux.
Ces éléments créent un terrain inflammatoire propice à la dérégulation immunitaire.
03
Un facteur déclencheur
La bascule vers la maladie nécessite souvent un évènement spécifique : stress intense, choc émotionnel, infection, grossesse, chirurgie, perturbation du sommeil ou rythme de vie…
Ces trois conditions expliquent pourquoi deux personnes exposées aux mêmes environnements n'évoluent pas forcément vers une maladie auto-immune.
Ce qui se passe dans l'auto-immunité
1.1. Perte de tolérance immunitaire
Normalement, l'immunité distingue le "soi" du "non-soi". Dans l'auto-immunité, cette tolérance s'effondre. Les lymphocytes T régulateurs ne contrôlent plus efficacement les attaques immunitaires (Bluestone et al., 2010).
1.2. Barrière intestinale et microbiote
Le leaky gut est l'un des mécanismes les mieux documentés. Une barrière intestinale altérée laisse passer des molécules dans la circulation, activant ainsi l'immunité (Fasano, 2012). Un microbiote déséquilibré renforce cette activation, augmente l'inflammation et perturbe l'axe intestin-cerveau (Cryan et al., 2019).
1.3. Inflammation chronique et stress oxydatif
Le stress oxydatif, la glycation et les toxiques favorisent une inflammation persistante, qui affaiblit les tissus et entretient l'auto-immunité (Valko et al., 2007).
La santé fonctionnelle : une vision globale et préventive
Approche intégrative
La santé fonctionnelle permet de comprendre l'ensemble des interconnexions entre les systèmes digestif, immunitaire, hormonal et nerveux (Bland, 2015).
Elle cherche à identifier les causes profondes plutôt qu'à masquer les symptômes.
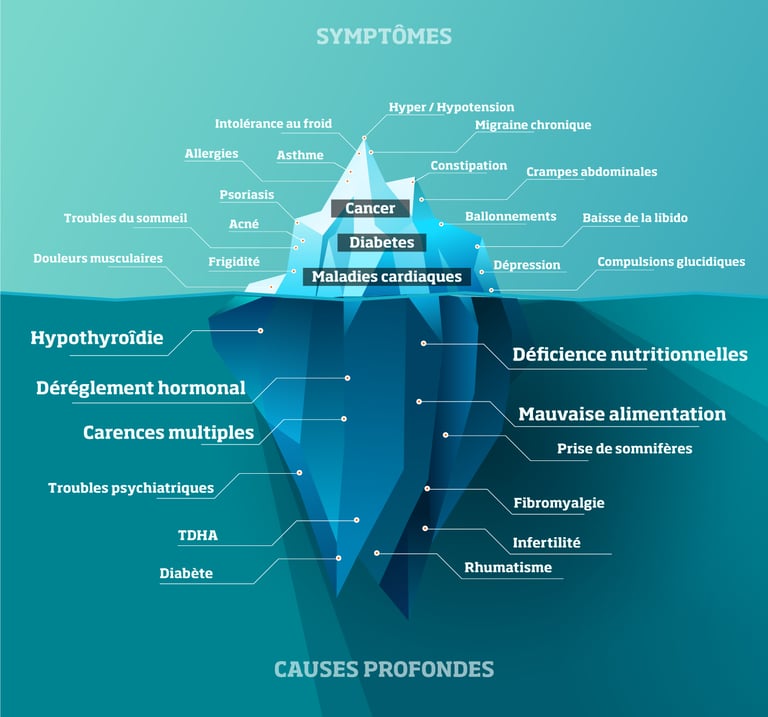
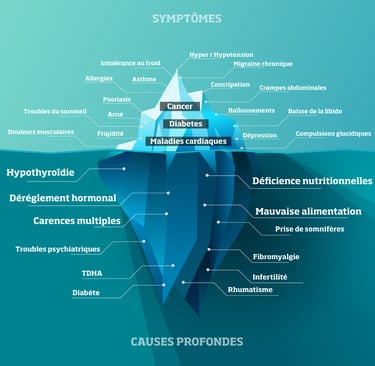
Leviers principaux :
Alimentation anti-inflammatoire
Sommeil de qualité
Gestion du stress
Réduction des toxiques
Activité Physique Adapté
Restauration du microbiote
Analyse des biomarqueurs (Vitamine D, Fer, Dysbiose...)
Cette approche est particulièrement pertinente dans les maladies auto-immunes où le terrain compte autant que les symptômes.
Protocole nutritionnel
Le protocole AIP : vers une alimentation thérapeutique
Le protocole AIP (Autoimmune Protocol) est une stratégie structurée visant à :
✔ Réduire l'inflammation
✔ Restaurer la barrière intestinale
✔ Identifier les sensibilités alimentaires personnelles
Phase d'élimination
Pendant 4 à 12 semaines, on retire les aliments susceptibles d'entretenir l'inflammation :
céréales, gluten, légumineuses, produits laitiers, œufs, solanacées, noix, graines, sucre, alcool, additifs…
On favorise une alimentation riche en :
légumes variés,
protéines de qualité,
poissons gras,
fruits en quantité modérée,
bouillons,
herbes et épices douces.
Les bénéfices du protocole AIP
Réduction de l'inflammation
(Calder, 2017)
Amélioration de la barrière intestinale
(Rao & Samak, 2013)
Modulation du microbiote
(Sonnenburg & Sonnenburg, 2019)
MICI / Crohn / RCH : amélioration clinique chez 73 % des participants (Referme et al., 2017)
Thyroïdite de Hashimoto : amélioration de la qualité de vie et baisse des marqueurs inflammatoires (Konijeti et al., 2021)
Vers des aliments denses nutritionnellements
Dr Terry Wahls
L'approche du Dr Terry Wahls est un autre pilier majeur dans l'accompagnement des maladies auto-immunes, particulièrement dans la sclérose en plaques. Son protocole repose sur un principe central : nourrir les cellules et les mitochondries pour restaurer leur fonctionnement optimal.
Les axes majeurs du Wahls Protocol :
Une densité nutritionnelle forte
Le Dr Wahls recommande 9 tasses (portions) de végétaux par jour, réparties en :
légumes verts (folates, magnésium, vitamine K),
légumes colorés (antioxydants),
légumes riches en soufre (détoxification cellulaire).
Objectif : offrir aux mitochondries (nos usines à énergie) les cofacteurs nécessaires à la production d'énergie.
Une réduction drastique des aliments pro-inflammatoires
Gluten, produits laitiers, sucres ajoutés, aliments ultra-transformés…
Des nutriments clés pour l'immunité et la réparation cellulaire
Oméga-3, antioxydants, vitamine D, magnésium, polyphénols…
Le rôle central de l'énergie cellulaire
Les mitochondries jouent un rôle déterminant dans l'inflammation, l'immunité et la résilience face au stress.


Le protocole Wahls a montré des résultats positifs sur la fatigue, la qualité de vie et certaines fonctions neurologiques chez les personnes atteintes de SEP.
Conclusion
La santé fonctionnelle permet d'agir sur le terrain.
La micronutrition optimise le fonctionnement cellulaire.
Le protocole AIP apaise l'inflammation et répare l'intestin.
Le protocole Wahls renforce l'énergie cellulaire, la densité nutritionnelle et la santé mitochondriale.
Ces approches offrent une vision globale et basée sur la recherche des causes, c'est la force de toutes ces approches que je combine pour accompagner les patients à retrouver plus d'énergie, de clarté mentale, de mobilité et même d'un sens à leur vie !
Vous souhaitez vous faire accompagner ? Vous pouvez prendre rendez-vous en cliquant ici :
Bibliographie :
Abbott, R. et al. (2020). Reintroduction strategies in elimination diets: Clinical guidelines and mechanisms. Nutrition Reviews, 78(5), 345–360.
Abend, A. H., et al. (2025). Estimation of prevalence of autoimmune diseases in the United States using electronic health record data. Journal of Clinical Investigation, 135(…).*
Albarbar, B., et al. (2024). A review on autoimmune diseases: Recent advances and prevalence trends. Al-Qalam Journal,
Ballantyne, S. (2013). The Paleo Approach: Reverse autoimmune disease and heal your body. Victory Belt Publishing.
Bluestone, J. A., et al. (2010). Type 1 diabetes immunotherapy using regulatory T cells. Science, 362, 544–549.
Bland, J. (2015). The disease delusion: Conquering the causes of chronic illness for a healthier, longer, and happier life. HarperWave.
Calder, P. (2017). Omega-3 fatty acids and inflammatory processes. Immunology, 123(2), 99–115.
Cryan, J., et al. (2019). The microbiota–gut–brain axis. Physiological Reviews, 99(4), 1877–2013.
Fasano, A. (2012). Leaky gut and autoimmune diseases. Clinical Reviews in Allergy & Immunology, 42, 71–78.
Fenton, T. R., & Thirsk, J. (2019). Elimination diets in autoimmune disease: A systematic review. Journal of Human Nutrition and Dietetics, 32(6), 669–686.
Hayter, S., & Cook, M. (2012). Updated assessment of the prevalence, spectrum and case fatality of autoimmune diseases. Autoimmunity Reviews, 11(10), 754–765.
Holick, M. (2007). Vitamin D deficiency. New England Journal of Medicine, 357, 266–281.
Konijeti, G., et al. (2021). Efficacy of the autoimmune protocol diet for Hashimoto’s thyroiditis. Journal of Nutrition and Metabolism, 2021, Article ID 667049.
Lerner, A., et al. (2015). Environmental triggers of autoimmune diseases. Annals of the New York Academy of Sciences, 1358(1), 1–13.
Miller, F. W. (2022). The increasing prevalence of autoimmunity and autoimmune diseases: A major challenge for the 21st century. [Revue dans une revue d’immunologie].
Monteiro, C., et al. (2019). Ultra-processed foods: Effects on human health. Public Health Nutrition, 22(5), 936–941.
National Institute of Environmental Health Sciences (NIEHS). (2023). Autoimmune diseases and your environment.
Prescott, S. L. (2013). Early-life environmental determinants of allergic diseases and the wider pandemic of inflammatory noncommunicable diseases. Journal of Allergy and Clinical Immunology, 131(1), 23–30.
Rao, R., & Samak, G. (2013). Role of glutamine in protection of intestinal epithelial tight junctions. Journal of Epithelial Biology & Pharmacology, 6, 147–156.
Referme, L., et al. (2017). The autoimmune protocol diet modulates symptoms and inflammation in inflammatory bowel disease. Inflammatory Bowel Diseases, 23(11), 2054–2060.
Schwingshackl, L., & Hoffmann, G. (2014). Mediterranean diet and inflammation: A meta-analysis. Nutrition, Metabolism and Cardiovascular Diseases, 24(4), 364–372.
Song, Y., et al. (2024). Evolving understanding of autoimmune mechanisms and new therapeutic strategies of autoimmune disorders. Signal Transduction and Targeted Therapy, 9, Article 123.
Sonnenburg, E. D., & Sonnenburg, J. (2019). The role of diet in shaping the gut microbiota. Nature Reviews Microbiology, 17(6), 423–436.
Tylka, T., et al. (2015). Orthorexia, restrictive diets and psychological risks. Eating Behaviors, 18, 13–19.
Valko, M., et al. (2007). Free radicals, antioxidants and oxidative stress in human diseases. International Journal of Biochemistry & Cell Biology, 39(1), 44–84.
Zeevi, D., et al. (2015). Personalized nutrition by prediction of glycemic responses. Cell, 163(5), 1079–1094.
Nutrition
paulinutrition@gmail.com
+33 6 51 05 03 08
© 2025. All rights reserved.
