L'Histaminose : Une intolérance méconnue à l'histamine
HISTAMINE
Pauline Maillard
3/19/20256 min read
L’histamine est une molécule essentielle au bon fonctionnement du corps humain, jouant un rôle central dans l’immunité, la digestion et le système nerveux. Cependant, lorsqu’elle s’accumule en excès en raison d’une mauvaise dégradation, elle peut provoquer une intolérance à l’histamine, aussi appelée histaminose qui englobe l’ensemble des déséquilibre liés à l’histamine.
L’évolution du nombre de personnes touchées par une intolérance à l’histamine, ou histaminose, est difficile à quantifier précisément car il s’agit d’une affection encore mal reconnue, sous-diagnostiquée et souvent confondue avec d’autres troubles (allergies, SIBO, MICI, etc.).
Cependant, plusieurs études et revues de littérature permettent de dégager des tendances intéressantes :
On estime que l’histaminose touche environ 1 à 3 % de la population et est plus fréquente chez les femmes que chez les hommes, en raison de l’influence hormonale sur l’histamine (Jarisch, 2015).
Une recrudescence de cas a été observée ces 50 dernières années, possiblement due à l’augmentation de la pollution environnementale et psychosociale (stress) (Reese et al. 2012).
Introduction
Qu'est-ce que l'Histaminose ?
Définition
L'histamine est une molécule du système immunitaire interférant avec de nombreux organes comme la peau, l'estomac ou encore le cerveau.
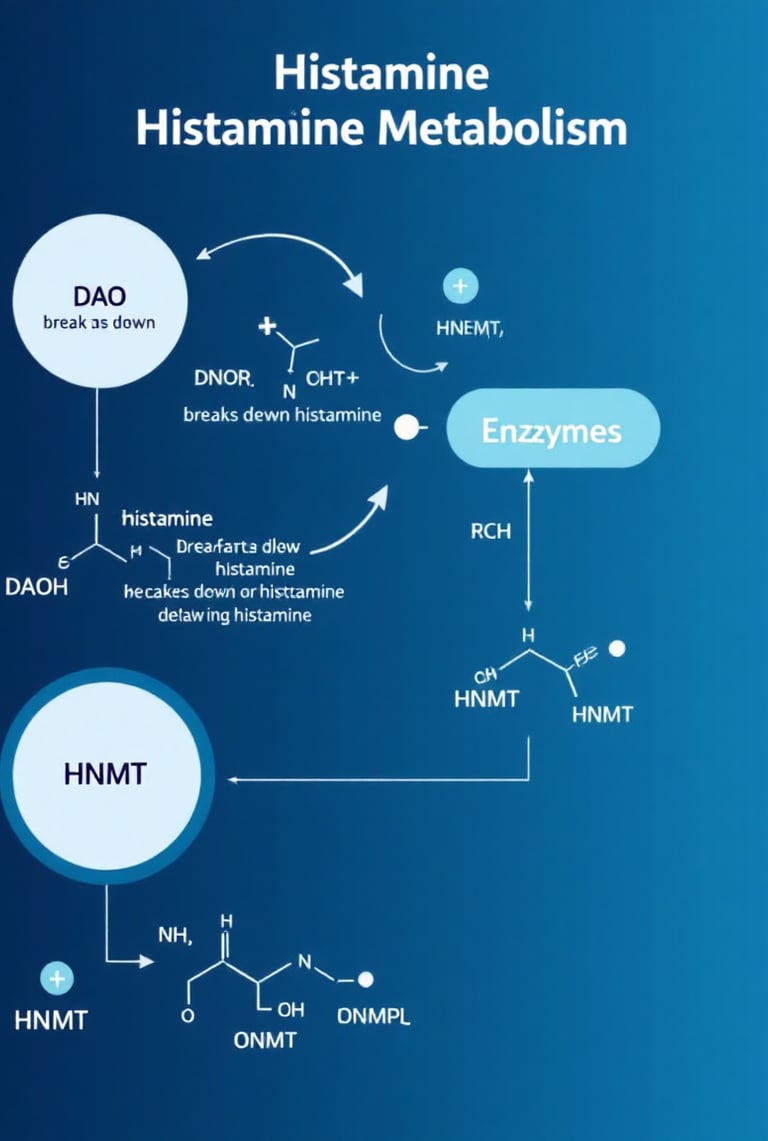
L’histaminose correspond à une accumulation excessive d’histamine dans l’organisme, dépassant les capacités de dégradation du corps.
Contrairement aux allergies où l’histamine est libérée en réponse à un allergène. L’histaminose résulte d’un déséquilibre entre l’apport, la libération et l’élimination de l’histamine.
5 causes possibles
Déficit enzymatique pour dégrader l'histamine (notamment de la DAO, la HDC ou de la HNMT).
Excès d’apport alimentaire en histamine.
Libération excessive par les mastocytes en raison de divers facteurs (stress, médicaments...).
Une mauvaise régulation des récepteurs de l’histamine.
Facteurs génétiques.
Symptômes de l'Histaminose
Cutanés
Urticaire chronique, démangeaisons, rougeurs, bouffées de chaleur, œdèmes localisés.
Musculaires
Douleurs musculaires et articulaires diffuses dues à l'inflammation des tissus.
Respiratoires
Congestion nasale, rhinite chronique, asthme, bronchoconstriction.
Cardiovasculaires
Hypotension, vertiges, tachycardie, palpitations, variations de tension artérielle.
Neurologiques
Maux de tête, migraines, insomnie, fatigue chronique, troubles de la concentration, irritabilité, anxiété.
Gastro-intestinaux
Diarrhées, ballonnements, douleurs abdominales, brûlures d'estomac, reflux gastrique.


60% des personnes atteintes d'histaminose souffrent également d'un syndrome de l'intestin irritable (Schneider et al., 2016).
Une surcharge d’histamine perturbe la régulation cardiovasculaire et peut provoquer des palpitations ou des arythmies (Schneider et al., 2016).
30 % des patients souffrant de rhinite chronique présentent une sensibilité accrue à l’histamine (Novak et al., 2017).
Influence hormonale
Les œstrogènes augmentent la libération d’histamine, tandis que la progestérone stimule la DAO. C’est pourquoi les symptômes de l’histaminose sont souvent plus marqués avant les règles (Bjørnsson et al., 2003).
Influence du microbiote
Une flore intestinale déséquilibrée peut produire davantage d’histamine. Une étude a révélé que 70 % des patients souffrant d’intolérance à l’histamine avaient un microbiote déséquilibré (Reese et al., 2018).
Influence du stress
Une étude a montré que le stress chronique diminue de 40 % l’activité de la DAO dans l’intestin, réduisant ainsi la capacité du corps à éliminer l’excès d’histamine (Maintz & Novak, 2007).
Quelques informations à connaître sur l'histaminose




Médicaments favorisants la libération d'histamine
Anesthésiques locaux et généraux
Certains stimulent directement les mastocytes, entraînant une libération brutale d'histamine dans l'organisme.
Médicaments opiacés (antalgiques)
Certains activent directement les mastocytes, déclenchant une libération d'histamine et amplifiant les effets inflammatoires.
Diurétiques
Certains altèrent l'équilibre électrolytique et peuvent réduire l'élimination de l'histamine par les reins.
De nombreux médicaments interfèrent avec la dégradation de l’histamine en inhibant la DAO. Une étude a montré que 20 à 30 % des patients sous AINS ou antibiotiques développent des symptômes liés à un excès d’histamine (Maintz & Novak, 2007).
Aliments à éviter en cas d'histaminose
Aliments riches en histamine
Produits fermentés
Poissons et fruits de mer mal conservés
Aliments en conserves / transformés
Boissons alcoolisées
Aliments libérateurs d’histamine (favorisent la libération par les mastocytes)
Chocolat, aubergine, avocat, tomate...
Autres aliments à surveiller
Aliments fermentés, produits laitiers, soja, oléagineux...
Ce n’est pas que la teneur en histamine qui compte, mais l’accumulation globale, l’état du microbiote, du stress, de l’activité DAO...
L’objectif est d’individualiser progressivement l'alimentation en fonction de la tolérance personnelle.
80 % des personnes intolérantes à l’histamine voient leurs symptômes diminuer après 4 semaines de régime pauvre en histamine, et cela également pour les personnes avec un SAMA (Syndrôme d'Activation des Mastocytes) (Reese et al., 2018).






Réguler l'histaminose : quelques clés
Journal alimentaire
Identifier les aliments déclencheurs en notant les réactions après chaque repas.
Procotole d'éviction
Supprimer les aliments riches en histamine, puis réintroduire progressivement.
Test sanguin
Mesurer l'activité enzymatique de la DAO dans le sang et vérifier d'éventuelle carences.
Consolider
DAO, vitamines C et B6, quercétine, cuivre, vitamines B9/B12... pour améliorer la dégradation de l'histamine.










Conclusion
60 %
Adoption d’un régime pauvre en histamine → Réduction des symptômes de 60 % en moyenne (Maintz & Novak, 2016).
50-80 %
Amélioration de la tolérance alimentaire avec supplémentation en DAO (Schnedl et al., 2019)
L’intolérance à l’histamine est une affection sous-diagnostiquée mais aux conséquences importantes sur la qualité de vie. Comprendre ses symptômes, ses causes et ses traitements est essentiel pour mieux gérer cette condition et retrouver un équilibre.
Ce qui compte le plus, ce n’est pas la quantité d’histamine dans un aliment, mais la manière dont le corps la tolère.
Il est donc essentiel de tester sa propre tolérance aux aliments, plutôt que de s’appuyer uniquement sur des tableaux de teneur en histamine. Une approche personnalisée et progressive permet d’identifier ce qui est réellement bien toléré.
Vous souhaitez vous faire accompagner ? Vous pouvez prendre rendez-vous en cliquant ici :
Bibliographie
Bjørnsson, E., Brant, L., & Einarsson, K. (2003). The effect of female sex hormones on histamine metabolism in rat liver. Scandinavian Journal of Clinical and Laboratory Investigation, 63(1), 51-58. https://doi.org/10.1080/00365510310000563
Church, M. K., Maurer, M., Simons, F. E. R., et al. (2017). Risk of first-generation H1-antihistamines: A GA²LEN position paper. Allergy, 75(4), 585-596. https://doi.org/10.1111/all.13180
Maintz, L., & Novak, N. (2007). Histamine and histamine intolerance. American Journal of Clinical Nutrition, 85(5), 1185-1196. https://doi.org/10.1093/ajcn/85.5.1185
Reese, I., Ballmer-Weber, B. K., Beyer, K., et al. (2018). Histamine intolerance: A guideline for diagnosis and management. Allergo Journal International, 27(3), 96-105. https://doi.org/10.1007/s40629-018-0050-5
Schneider, H. C., Böhm, A., & Schäfer, C. (2016). Histamine intolerance: A potential factor in irritable bowel syndrome? Journal of Gastrointestinal and Liver Diseases, 25(4), 507-512. https://doi.org/10.15403/jgld.2014.1121.254.snc
Schnedl, W. J., Lackner, S., Enko, D., Mangge, H., & Forster, F. (2019). Diamine oxidase supplementation improves symptoms in patients with histamine intolerance. Food Science & Nutrition, 7(3), 1230–1236. https://doi.org/10.1002/fsn3.967
Nutrition
Spécialiste des intolérances alimentaires
Accompagnement aux difficultés liées au poids.
Rééquilibrage hormonal
Maladies auto-immunes
paulinutrition@gmail.com
+33 6 51 05 03 08
© 2025. All rights reserved.
